29 maggio 2003 dedicato a Ermanno
Come si fa a farsi scivolare tutto quello che ci fa male dalle spalle?
come fate voi medici a vedere la sofferenza e a valutarla?
come fate voi medici a superare il dolore della morte altrui?
come fate voi medici a superare la vostra impotenza? il dolore che alcuni non riescono….a superare e si fanno male da soli?
cosa non sono riuscita a fare per salvare mio fratello medico che si è lasciato morire per impotenza, non curandosi, per non essere riuscito a salvare le proprie radici e le persone che amava piu della sua vita?
aiutami a capire….
giuramento di “Ippocrate”
GIURAMENTO di IPPOCRATE
Testo “classico” del Giuramento Ippocratico.
Giuro per Apollo medico e per Asclepio e per Igea e per Panacea e per tutti gli Dei e le Dee, chiamandoli a testimoni che adempirò secondo le mie forze e il mio giudizio questo giuramento e questo patto scritto. Terrò chi mi ha insegnato quest’ arte in conto di genitore e dividerò con Lui i miei beni, e se avrà bisogno lo metterò a parte dei miei averi in cambio del debito contratto con Lui, e considerò i suoi figli come fratelli, e insegnerò loro quest’arte se vorranno apprenderla, senza richiedere compensi né patti scritti. Metterò a parte dei precetti e degli insegnamenti orali e di tutto ciò che ho appreso i miei figli del mio maestro e i discepoli che avranno sottoscritto il patto e prestato il giuramento medico e nessun altro. Scegliero’ il regime per il bene dei malati secondo le mie forze e il mio giudizio, e mi asterrò dal recar danno e offesa. Non somministerò a nessuno, neppure se richiesto, alcun farmaco mortale, e non prenderò mai un’ iniziativa del genere; e neppure fornirò mai a una donna un mezzo per procurare l’aborto. Conserverò pia e pura la mia vita e la mia arte. Non opererò neppure chi soffre di mal della pietra, ma cederò il posto a chi è esperto di questa pratica. In tutte le case che visiterò entrerò per il bene dei malati, astenendomi ad ogni offesa e da ogni danno volontario, e soprattutto da atti sessuali sul corpo delle donne e degli uomini, sia liberi che schiavi. Tutto ciò ch’io vedrò e ascolterò nell’esercizio della mia professione, o anche al di fuori della della professione nei miei contatti con gli uomini, e che non dev’essere riferito ad altri, lo tacerò considerando la cosa segreta. Se adempirò a questo giuramento e non lo tradirò, possa io godere dei frutti della vita e dell’ arte, stimato in perpetuo da tutti gli uomini; se lo trasgredirò e spergiurerò, possa toccarmi tutto il contrario.
GIURAMENTO
Testo “moderno”
Consapevole dell’ importanza e della solennità dell’ atto che compio e dell’ impegno che assumo, giuro: di esercitare la medicina in libertà e indipendenza di giudizio e di comportamento; di perseguire come scopi esclusivi la difesa della vita, la tutela della salute fisica e psichica dell’ uomo e il sollievo della sofferenza, cui ispirerò con responsabilità e costante impegno scientifico, culturale e sociale, ogni mio atto professionale; di non compiere mai atti idonei a provocare deliberatamente la morte di un paziente; di attenermi alla mia attività ai principi etici della solidarietà umana, contro i quali, nel rispetto della vita e della persona, non utilizzerò mai le mie conoscenze; di prestare la mia opera con diligenza, perizia, e prudenza secondo scienza e coscienza ed osservando le norme deontologiche che regolano l’esercizio della medicina e quelle giuridiche che non risultino in contrasto con gli scopi della mia professione; di affidare la mia reputazione esclusivamente alla mia capacità professionale ed alle mie doti morali; di evitare, anche al di fuori dell’ esercizio professionale, ogni atto e comportamento che possano ledere il prestigio e la dignità della professione. Di rispettare i colleghi anche in caso di contrasto di opinioni; di curare tutti i miei pazienti con eguale scrupolo e impegno indipendentemente dai sentimenti che essi mi ispirano e prescindendo da ogni differenza di razza, religione, nazionalità condizione sociale e ideologia politica; di prestare assistenza d’ urgenza a qualsiasi infermo che ne abbisogni e di mettermi, in caso di pubblica calamità a disposizione dell’Autorità competente; di rispettare e facilitare in ogni caso il diritto del malato alla libera scelta del suo medico, tenuto conto che il rapporto tra medico e paziente è fondato sulla fiducia e in ogni caso sul reciproco rispetto; di osservare il segreto su tutto ciò che mi è confidato, che vedo o che ho veduto, inteso o intuito nell’ esercizio della mia professione o in ragione del mio stato; di astenermi dall’ “accanimento” diagnostico e terapeutico.
How do we get what we all slip from his shoulders hurt?
how do you doctors to see the suffering and evaluate it?
how do you doctors to overcome the pain of the death of others?
how do you doctors to overcome your impotence? the pain that some can not overcome …. and hurt yourself?
What I could not do to save my brother’s doctor who is left powerless to die, not worrying, not to be able to save their roots and the people she loved most of his life?
Help me understand ….
oath of “Hippocrates”
Hippocratic Oath
“Classic” texts of the Hippocratic Oath.
I swear by Apollo physician and Asclepius and Hygieia and Panacea and by all the gods and goddesses, calling witnesses who will fulfill according to my strength and I believe this oath and this covenant written. I will keep those who taught me this’ art on behalf of parent and will share with him my goods, and whether it will need to put some of my possessions in exchange for the debt contracted with him, and saw his children as brothers and teach them this art if they want to learn it, without demanding compensation or written agreements. I’ll put aside the precepts and oral teachings and everything I’ve learned my children and my master’s disciples who have signed the covenant and the oath, and no other doctor. Choose ‘the scheme for the benefit of the sick according to my strength and my opinion, and I will not harm and offense. Somministerò not to anyone, even if requested, no deadly medicine, and never take a ‘initiative of this kind, nor ever will give a woman a means to procure abortion. Pious and pure cherish my life and my art. Will not operate even those suffering from ill of the stone, but will give way to those with expertise in this practice. In all the houses I will visit will come for the good of the sick, refraining from any injury and damage every volunteer, and especially from sexual acts on the bodies of women and men, both free and slaves. Everything I see and hear in the exercise of my profession, or even outside of the profession in my contacts with men, and that it must relate to others, whereas I shall conceal the secret thing. If you will fulfill this oath and do not betray him, I can enjoy the fruits of life and ‘art, estimated in perpetuity by all men, and if you transgress and spergiurerò, could touch me quite the opposite.
OATH
Text “modern”
Aware of the ‘importance and the solemnity of’ task and note that ‘commitments, swear to practice medicine in freedom and independence of mind and behavior; sole purpose of pursuing the defense of life, the protection of physical and mental health of ‘man and the alleviation of suffering, which will inspire continued commitment and responsibility with scientific, cultural and social, all my professional action; not to commit acts likely to never intentionally cause the death of a patient to stick to my business to ethical principles of human solidarity, against which, in respect of life and the person will never use my knowledge, use of my work with diligence, skill, prudence and in good faith and observing the rules of ethics that govern ‘ practice of medicine and legal and which are not in conflict with the goals of my profession, my reputation to rely solely on my professional and my own moral qualities, to avoid, even outside of ‘professional practice, every action and behavior prejudicial to the prestige and dignity of the profession. To meet colleagues in case of conflict of opinions, to treat all my patients with equal care and commitment regardless of the feelings they inspire me and without any distinction of race, religion, nationality, social status and political ideology, to assist ‘s urgency to any patient who needs it and put in the case of public calamity to the competent authority, to respect and facilitate in every case the patient’s right to free choice of doctor, given that the relationship between doctor and patient is based on trust and mutual respect in any case, to observe secrecy on anything that is confided to me, see, or that I have seen, heard or sensed in the ‘exercise of my profession or because of my state; of refrain from the ‘rage’ diagnosis and therapy.




 Lo studio è dell’università di Sassari e Cagliari
Lo studio è dell’università di Sassari e Cagliari


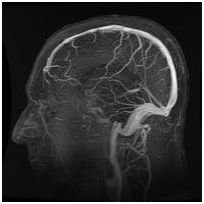 SIENA – “Non esiste, ad oggi, alcuna indicazione a sottoporsi ad intervento chirurgico per correggere una CCSVI, perché il rapporto tra questa e la sclerosi multipla non è certo”. Così il Prof. Antonio Federico, presidente della Società Italiana di Neurologia (SIN), al convegno “Controversie in Neurologia” tenutosi oggi al Policlinico di Siena.
SIENA – “Non esiste, ad oggi, alcuna indicazione a sottoporsi ad intervento chirurgico per correggere una CCSVI, perché il rapporto tra questa e la sclerosi multipla non è certo”. Così il Prof. Antonio Federico, presidente della Società Italiana di Neurologia (SIN), al convegno “Controversie in Neurologia” tenutosi oggi al Policlinico di Siena.